はい、一度ご受診ください。肝嚢胞や肝血管腫は、どちらも基本的には良性疾患です。
しかし、肝嚢胞には稀に大きくなるものや悪性変化するものがあり、肝血管腫では腫瘍が肝血管腫か悪性腫瘍かどうかを鑑別しないといけません。そのため、画像検査で定期的に大きさや悪性変化していないかをチェックしていく必要があります。
お気軽にご相談ください。
疾患
disease
肝障害とは、肝機能に異常が起こることです。肝臓は「沈黙の臓器」とも呼ばれ、初期ではほとんど症状が現れず、健康診断・人間ドックで異常を指摘されて病気に気づくことが多くあります。肝臓の炎症が進行すると、全身倦怠感・黄疸(おうだん:皮膚や白目が黄色くなること)・かゆみ・むくみなどが現れるようになります。
主な原因はウイルス感染・薬剤・過剰なアルコール摂取・免疫の異常・肥満・過労などです。どんな原因でも肝障害が続けば、最終的には肝硬変・肝不全に進行して、肝臓が正常に機能しなくなる可能性があるので、症状のない早い段階から、きちんと治療を開始して進行を抑えることが大切です。
健康診断で肝機能の数値に異常を指摘されたら、一度お気軽にご来院ください。
肝臓の特徴・働き
肝臓はお腹の右上にあります。全体重の約2%を占め、体の中で一番重い臓器です。肝臓は再生力や予備能力が高く、健康な肝臓なら一部を切除して1/3くらいの大きさになっても生命に問題はないため、生体間での移植(生体肝移植)などの治療が可能です。
肝臓は生命活動に欠かせない重要な3つの働きを担っています。
- 代謝
摂取した栄養素(炭水化物・脂肪・たんぱく質など)を体内に吸収できるよう合成・分解して、貯蔵しておき必要な時に供給します。 - 解毒・排泄
アルコール・薬の成分・有害物質(ニコチンなど)・老廃物を分解・無毒化して、体外へ排泄します。 - 胆汁の分泌
脂肪の消化に必要な胆汁を生成して分泌します。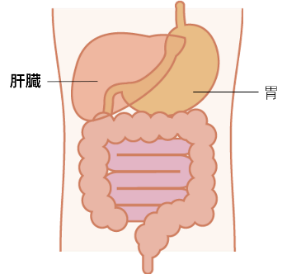
(図)肝臓の位置
肝障害とは?
肝障害(肝機能障害)には、「急性肝機能障害」と「慢性肝機能障害」があります。
- 急性肝機能障害
急性ウイルス性肝炎、薬剤性肝機能障害 など - 慢性肝機能障害
B型・C型ウイルスによる慢性ウイルス性肝炎、アルコール性肝炎、脂肪性肝炎・非アルコール性脂肪性肝炎、自己免疫性肝炎 など
肝障害が慢性化すると、次第に繊維組織(コラーゲン)が増加して硬くなる「肝硬変」に進行する可能性があります。肝硬変へ進むスピードは病態によって異なりますが、一度「肝硬変」になると、元の組織状態には戻れず、肝臓機能が果たせなくなって「肝不全」になったり、「肝がん」を発症したりするケースもあります。近年ではお酒をあまり飲んでいないのに肝臓に障害が起こる「非アルコール性脂肪性肝疾患(NAFLD:ナッフルディ)」が急増しています。
肝障害の症状
肝臓の機能障害が起こっても、初期段階では「無症状」です。
障害がある程度進行すると、全身の倦怠感・食欲低下・吐き気・黄疸・皮膚のかゆみ・むくみ・腹水などが現れます。症状がないうちから健康診断などで定期的に観察して、異常が発覚した際には、すみやかに適切な治療・経過観察をすることが重要です。
肝障害の原因
肝障害の主な原因には、次のようなものがあります。
ウイルス感染(ウイルス性肝炎)
肝炎を引き起こす主なウイルスにはA型・B型C型・E型がありますが、日本人ではB型肝炎ウイルス(HBV)・C型肝炎ウイルス(HCV)が圧倒的に多いです。
- B型肝炎ウイルス
B型肝炎の感染には「一過性感染」と、感染が持続する「キャリア」があります。いずれも発症原因は感染者の血液・体液からのウイルス感染です。一過性感染の主な感染経路はキャリアパートナーとの性行為やピアスの穴開け・入れ墨の器具の使いまわしなどですが、成人以降は免疫機能が確立しているので、感染しても血中から自然にウイルスが排出されます。一方で、キャリア感染は母子感染や乳幼児期の父子感染などであり、わが国のキャリアは約100万人とされています。ただし、近年は母子感染の予防対策が行われているため、新たな母子感染はほとんど起きていません。 - C型肝炎ウイルス
C型肝炎ウイルスは血液を介して感染します。主な感染原因は、過去(1990年以前)の輸血や注射針・注射器の共用・消毒不足など医療行為によるものですが、近年は医療環境の向上によって新規の感染はほとんどありません。一方で、最近はピアスの穴開け・医療現場での針刺し事故などによる感染があります。B型肝炎ウイルスと比べて感染力が弱いため、母子感染・性交渉などによる感染はまれです。
脂肪肝
肝臓に中性脂肪が多く貯蓄した状態となる疾患です。脂肪肝は「アルコール性」と、アルコールとは関係ない「非アルコール性」に分けられます。
- アルコール性肝障害(アルコール性脂肪肝)
体内に入ったアルコールは、肝臓によって解毒・排泄されますが、過剰な飲酒を長期間続けると、肝臓に負荷がかかり脂肪が蓄積して「アルコール性脂肪肝」となります。さらに摂取を続けることで、肝炎・肝硬変など肝臓病が進行しやすくなります。一般的に、1日あたり純エタノール量で男性30g以上(ビール:750ml、日本酒:1合半、ワイン:グラス2杯半、ウイスキー:ダブル1杯半相当)、女性なら20g以上(男性量の2/3程度)を毎日飲み続ければ、アルコール性肝障害を起こすとされています。 - 非アルコール性脂肪性肝疾患(NAFLD)
アルコールを除く、様々な原因で起こる脂肪肝の総称で、近年の肝障害の中でもダントツに多い病気です。男性では中年層、女性では高齢層に多く、健康診断などにおけるNAFLD有病率は男性で約40%、女性で約20%と報告され、全国に1,000万人以上の患者さんがいると考えられます。非アルコール性ですが、少量の飲酒をされている方(1日あたりの純エタノール量:男性30g未満、女性20g未満)の脂肪肝もNAFLDに含まれます。肥満・糖尿病・脂質異常症・高血圧などの生活習慣病、ストレス・昼夜逆転の仕事が発症要因にある一方で、発症すると生活習慣病を合併しやすくなる特徴もあります。また、約80~90%のNAFLDは脂肪肝のまま(NAFL)ですが、残りの10~20%で徐々に悪化する「非アルコール性脂肪肝炎(NASH:ナッシュ)」となります。NASHの約50%が進行性で、約10年で20~30%が肝硬変・肝がんに進行します。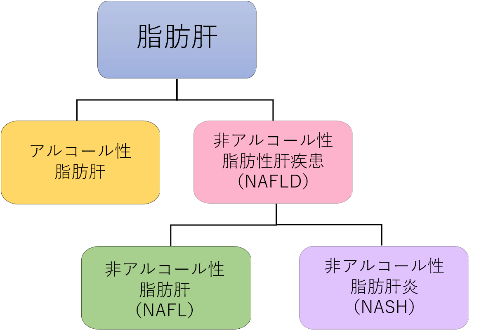
(図)脂肪肝の分類イメージ
薬剤(薬物性肝障害)
薬の副作用として肝臓に障害が起こります。抗生物質・解熱鎮痛剤・抗真菌薬・精神神経系薬・抗がん剤・抗甲状腺薬のほか、漢方薬・総合感冒薬・サプリメント・健康食品など市販薬で起こることもあります。さらに単独服用では肝障害を起こさなくても、複数のお薬を一緒に服用することで肝障害が出る場合があります。原因物質の量によって起こる「中毒性」とアレルギーのように量に関係なく発症する「特異体質性」があります。
自己免疫異常(自己免疫性肝炎)
50代~60代の中年以降の女性に多くみられる、自己免疫の異常による肝障害です。全国調査では、15年前と比べて患者数が約3倍に増加していました。今のところ原因は不明で、国による「指定難病」を受けていますが、これまでの研究でウイルス感染・薬剤服用・妊娠出産が発症に関与している可能性があると報告されています。
甲状腺疾患
原因不明の肝障害の場合、甲状腺機能亢進症/バセドウ病・甲状腺機能低下症などの甲状腺疾患が原因となっている可能性があります。甲状腺ホルモンの代謝異常や抗甲状腺薬の副作用(内服開始から2~3週目に起こりやすい)によって肝障害が引き起こされるほか、抗甲状腺薬での治療による甲状腺ホルモンの低下に伴って一過性の肝障害も現れることがあります。
甲状腺機能亢進症/バセドウ病ではAST(GOT:肝臓にある酵素で肝細胞の障害により上昇)・ALP(胆汁うっ滞性肝疾患の指標)・ALT(GPT:肝臓病や胆道の病気)が高値になり、一方、甲状腺機能低下症ではAST・ALT・LDLコレステロール(悪玉コレステロール)が高値になります。
肝障害の検査・診断
肝障害は、血液検査・超音波検査などから肝臓の状態を把握した上で、総合的に診断します。
- 問診
自覚症状、生活習慣などについて、詳しくお伺いします。 - 血液検査
肝障害が起こると、AST(GOT)、ALT(GPT)、γGTP(肝臓・胆道の異常、アルコール性肝障害の指標)、ALP、LDH(肝細胞の障害・破壊で上昇)、総ビリルビン(肝臓障害の指標)などの数値が高値になります。
また、ウイルス性肝炎が疑われる場合には、肝炎ウイルスの抗体検査「ウイルスマーカー検査」を行います。 - 腹部超音波検査(エコー検査)
お腹にゼリーを塗ってから超音波プローブを当てます。脂肪沈着の有無・程度、腫瘤の有無、肝障害の進行具合などを確認します。被ばくの心配もなく、身体への負担が小さい検査です。
ほかに、血液検査やエコー検査により肝臓・胆のうなどの病気が疑われる場合には精密検査として「腹部MRI検査(MRCP検査)」、肝臓の一部の組織を採取して顕微鏡で調べる「肝生検」を行うことがあります。
※必要に応じて、さいたま赤十字病院など基幹病院をご紹介します。
肝障害の治療
治療法は原因によって異なりますが、肝障害の治療で重要なのは「肝硬変に進行させないこと」です。
ウイルス性肝炎の治療
抗ウイルス薬による薬物療法を基本に、必要に応じて、肝炎の進行を防止する「肝庇護療法(かんひごりょうほう)」を行うことがあります。
- B型肝炎治療
B型急性肝炎では基本的に自然排出を待ち、必要に応じて水分や栄養補給を行います。一方、B型慢性肝炎ではウイルス増殖を阻害する抗ウイルス薬による薬物療法(注射薬・内服薬)を行います。当院では内服薬での治療に対応しています。 - C型肝炎治療
現在は、内服薬を服用するだけの抗ウイルス治療「インターフェロンフリー治療」が主流で、当院でも対応可能です。C型肝炎ウイルスに直接作用するため、初回治療の約95%で体内からのウイルス排除が期待できます。副作用はほとんどなく、昔と比べて治療が楽になっています。
脂肪肝・脂肪性肝炎の治療
「生活習慣の見直し」により、肝機能障害の進行を防いで治癒も期待できます。
- アルコール性脂肪肝・アルコール性脂肪性肝炎(ASH)
「禁酒・節酒」が必要です。特にASHで肝臓が腫れていたケースでも、禁酒により顕著に縮小することがよくあります。肝硬変に進行する前に禁酒をしましょう。 - 非アルコール性脂肪肝(NAFL)・非アルコール性脂肪性肝炎(NASH)
高脂質の食事を避けて、栄養バランスの良い食事を摂り、適度な有酸素運動、良質な睡眠、適宜ストレス発散を行うなど、生活習慣の改善が必要です。
当院は、パーソナルジムASUOTREと提携しております。ここでは脂肪肝をはじめとする、いわゆる生活習慣病の方をメインに「運動の習慣化」をさせることにより、健康に戻していくトレーニングを医師、看護師、管理栄養士と共に行っております。是非ご利用ください。
↓ASUTORE↓
薬剤性肝障害の治療
通常、原因となっているお薬を止めれば速やかに回復していきます。薬物療法で肝臓を保護する治療を行うことがあります。なお、原因となっているお薬の中には、甲状腺疾患など他の病気の治療上必要な薬があるため、急に中止することは危険です。他疾患のかかりつけ医とのご相談が必要となる場合があります。また、飲酒をすると症状が悪化するので禁酒しましょう。
自己免疫性肝炎の治療
免疫抑制剤として副腎皮質ステロイド薬の内服を行います。服用により肝機能は改善しますが、完全に中止すると再燃してしまうので、維持量を長期間内服します(維持療法)。ステロイド内服薬の副作用として、特に中年女性では骨粗しょう症の発症リスクが高いため、定期的に骨密度チェックを行い、骨密度の低下がみられたら改善薬が必要となります。
よくあるご質問
肝障害の原因は様々なので、完全に予防する方法はありませんが、生活習慣を見直して少しでも気を付けることにより、脂肪肝などを予防することが可能です。
- 栄養バランスの良い食事
ダメージを受けた肝臓の修復には、魚介類・肉類・大豆製品・卵などの「良質なたんぱく質」が必要です。一緒に緑黄色野菜・キノコ類・海藻類など、ビタミン・ミネラル・食物繊維の摂取もおすすめです。特に食物繊維は余分な糖・脂質の吸収を妨げ、便として排出する働きがあります。また、高脂質食の過剰摂取は避けて、適正カロリーを守りましょう。 - 2~3日に1日は休肝日を
肝臓は、アルコール摂取によって作られた中性脂肪を分解しますが、飲酒量が多ければ処理しきれなくなります。臓器修復のために、週2日の休肝日を設けましょう。 - 1日30分以上の適度な運動
適度な有酸素運動は、特に非アルコール性脂肪性肝疾患(NAFLD)の予防におすすめです。1日30分以上のウォーキングや軽いジョギングなどは、肝臓に溜まった脂肪を減らし、ストレス軽減効果がある上、QOL(生活の質)の向上にも効果的です。さらに筋肉には肝臓の働きを補完する作用があります。
まとめ
今や肝障害は「国民病」のひとつとされていますが、初期では自覚症状がないため、健康診断などで異常を指摘されても放置してしまう方が多いです。肝障害が慢性化して肝硬変まで進行すると、元の状態には戻れません。だからこそ、その前に生活習慣の見直しやお薬で肝機能を改善させることが大切です。当院では「脂肪肝外来」を設けて、薬物療法だけでなく、食事・運動療法のフォローもしっかりさせていただいております。肝機能の異常を指摘された方、一度お気軽に当院までご相談ください。

