疾患
disease
不整脈とは心臓の拍動(はくどう)*1が乱れた状態のことで、高齢者を中心に発症者が年々増加傾向にあります。「脈が乱れた状態」と言っても、早くなったり遅くなったりバラバラになったりと、不整脈にはいくつか種類があり、種類によっては心不全・脳梗塞の原因となることもあります。疲れやすい、動悸(どうき:ドキドキする感じ)、息切れ、めまいなどが主な症状としてよくみられますが、最悪の場合には突然死することもあります。近年は、無症状であっても健康診断や人間ドックで発覚するケースが多くなっています。
不整脈は、きちんと検査をして「治療が必要なのかどうか」を診断することが重要です。
動悸・息切れなどでお困りの方、健康診断・人間ドックなどで「不整脈」を指摘された方は、お気軽に当院までご相談ください。
*1拍動:心臓が収縮・拡張を繰り返すこと
心臓の働きと電気信号
私たちの心臓は4つの部屋に分かれ、絶えず収縮・拡張を繰り返し、全身の血液を循環させるポンプの役割をしています。この拍動は心臓から発生している電気信号によって、一定のリズムにコントロールされています。健康な人で心身共に落ち着いている場合には1分間あたり60回~80回ですが、運動した時、発熱した時、驚いた時、緊張した時などは回数が増えます。
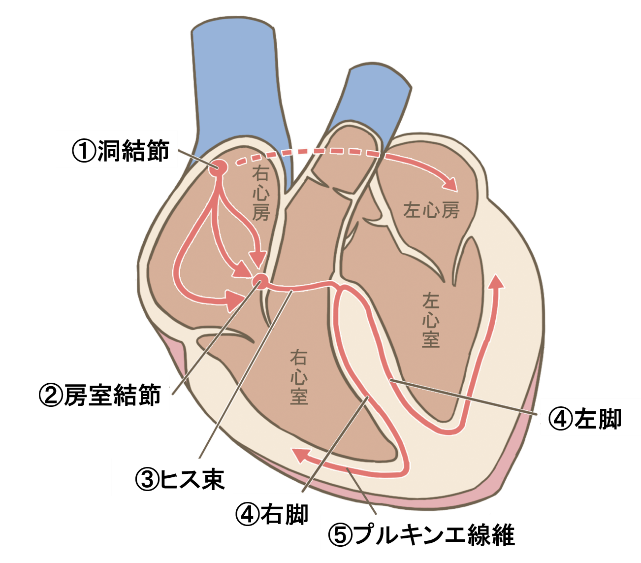
正常な心臓では、次のような順で電気信号が流れて心臓全体を刺激しています。
- 洞結節(どうけっせつ)
右心房にある、いわば「心臓の発電所」です。「自然のペースメーカー」とも呼ばれ、ここから発生した電気信号が、規則正しいリズムで心筋内の経路(刺激伝導系)を流れていきます。 - 房室結節(ぼうしつけっせつ)
心房と心室の間にあり、電気信号を心房から心室に伝える働きをします。 - ヒス束(ひすそく)
心房と心室を結ぶ心筋線維の束で、房室接合部に続く部分です。心室中隔の頂上部に繋がります。 - 右脚(うきゃく)・左脚(さきゃく)
心室内で電気信号を伝達する、いわば「電線」の役割を持つ神経です。ヒス束から左右に分かれ、右側を「右脚」、左側を「左脚」と呼びます。 - プルキンエ線維
特殊な心筋線維で、刺激伝達系の左右脚の末梢部分です。太い繊維が枝分かれして網目状の薄い層となり、心室の内壁を覆います。
不整脈とは?
特に生理的な原因がないのにかかわらず、突然脈が速くなったり遅くなったりバラバラになったりして、脈が乱れることを「不整脈」と呼びます。
不整脈の疫学
厚生労働省の患者調査(2020年・令和2年)によると、不整脈の総患者数は推定約96万2千人と報告*2されています。男女共に40代から少しずつ発症者は増え始め、ピークは70代~80代となります。
*2(参考)令和2年患者調査 確定数 全国編 報告書|厚生労働省
不整脈のタイプ
不整脈には様々な種類がありますが、脈拍数から大きく2つのタイプに分類されます。
脈が遅くなる場合は「徐脈性不整脈」、速くなる場合は「頻脈性不整脈」と呼びます。
徐脈性不整脈の特徴
1分間の脈拍が60回未満の場合、「徐脈性不整脈」となります。
脈拍が少ないため必要な酸素が全身に行き渡らず、様々な症状が現れます。
徐脈性不整脈に含まれる主な疾患
- 洞不全症候群(どうふぜんしょうこうぐん)
心臓の電気信号を作る「洞結節」が正常に機能しなくなる病気です。
徐脈だけでなく、頻脈になったり、徐脈と頻脈を合併したりすることがあります。 - 房室ブロック(ぼうしつぶろっく)
房室結節の働きが悪くなり、心房と心室の間の電気信号がうまく伝わらない状態です。伝導低下の程度によって1度・2度・3度に分けられます。1度は通常無症状で、2度では脈が飛ぶことを自覚する人もいますが、無症状の場合もあります。3度になると「完全房室ブロック」となり、心拍数低下による様々な症状が現れます。
徐脈性不整脈の症状
徐脈性不整脈では「疲れやすい」「息切れ」「めまい」といった症状がみられます。また、洞不全症候群では覚醒時に洞結節が活動を3秒~5秒以上停止すると、脳への血流が止まり、意識を失うことがあります(アダムス・ストークス発作)。なお、洞結節の働きが亢進する(過剰になる)と、頻脈となり「動悸」が現れます。
徐脈性不整脈の原因
徐脈性不整脈の多くは原因不明です。加齢、心筋梗塞・心筋症といった心疾患、心不全・高血圧薬の副作用などが発症要因に関係していると考えられています。
徐脈性不整脈の治療
有効な薬が少ないため、必要に応じてペースメーカーの埋め込み手術を行います。
頻脈性不整脈の特徴
1分間の脈拍が100回以上の場合、「頻脈性不整脈」となります。また、障害が起きている場所によって、「上室性(心房性)」「心室性」に分けられます。心房で起こる不整脈と比べて、心室で起こる不整脈の方が重症なことが多いです。
頻脈性不整脈に含まれる主な疾患
- 洞性頻脈(どうせいひんみゃく)
脈は規則的ですが、正常範囲を超えて速い状態です。運動・発熱・緊張などの生理的現象や、精神的ストレス・アルコール摂取がきっかけとなっていることが多く、ほとんどのケースでは治療不要です。ただし、病気が原因となっている場合は治療が必要となるので、きちんと検査することは大事です。 - 期外収縮(きがいしゅうしゅく)
洞結節以外の場所から発生した電気信号によって、正常で規則的な収縮のほかに、予定外の収縮が起こっている病気です。期外収縮が頻発すると「心房細動」に移行することがよくあります。 - 心房細動(しんぼうさいどう)
異常な電気信号がたくさん起こり、心房がけいれんするように細かく震えることによって脈が不規則(バラバラ)になる病気です。動悸・息切れ・めまい倦怠感などの自覚症状がみられます。細動により心房内の血液に淀みができて「血栓」を作り、脳梗塞を引き起こすことがあります。さらに、頻脈と心機能低下により心不全の原因となることもあります。「加齢病」とも呼ばれ、70歳を超えると数%の人に起こるとされており、超高齢化社会の日本においては、今後ますます増加していくと予想されています。
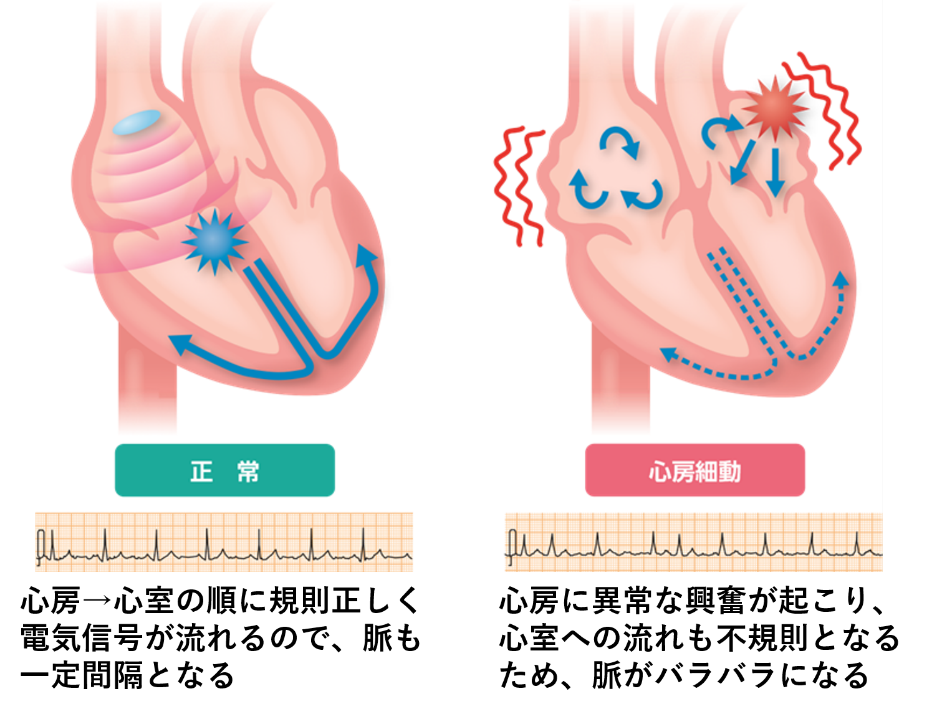
※イラスト出典:心房細動週間ウェブサイト
- 心室頻拍
心室内の異常興奮が起こり、頻脈となります。原因となる心疾患がある場合(二次性心室頻拍)と、ない場合(特発性心室頻拍)に分かれます。 - 房室回帰性頻拍(ぼうしつかいきせいひんぱく:WPW症候群)
先天的に、正常な電気回路以外に心房と心室の間をつなぐ余計な副伝導路が存在する病気です。 - 心房粗動
右心房内で1つの渦が起こって、毎分250回以上の興奮循環が起こります。心房細動と合併したり、お互いに移行したりします。 - 心室細動
心室が、けいれん(細動)を起こした状態です。不整脈の中で一番危険性が高く、「致死性不整脈」とも呼ばれ、突然死の原因となります。心室は心臓の血液を全身に送り出す場所なので、けいれんを起こすと血液を送り出せなくなり、いわゆる「心停止状態」となります。すぐに除細動しないと、死に至ることがあります。
頻脈性不整脈の症状
頻脈性不整脈の主な症状は、動悸、胸の不快感、息切れ、脈の乱れの自覚、めまい、立ちくらみ、失神などです。ただし、突然死に至る不整脈もあります。不整脈の種類や程度によっては、無症状の場合があります。
頻脈性不整脈の原因
頻脈性不整脈は、心臓に影響を与える様々な要因によって引き起こされています。
主な要因は狭心症・心筋梗塞・心筋症・心不全などの「心臓病」ならびに「動脈硬化症」とされていますが、甲状腺・肺疾患といった他の疾患で引き起こされることがあります。
さらに、健康な人でも加齢、精神的ストレス、睡眠不足、過労、アルコールやコーヒーなどのカフェイン入り飲料の大量摂取、喫煙、薬の副作用によって起こる場合があります。
頻脈性不整脈の治療
「薬物療法」が第一選択ですが、不整脈の種類・患者さんの年齢などから、根治治療である「カテーテルアブレーション」を検討することがあります。また、致死性不整脈では、投薬と並行して「植え込み型除細動器治療」を行う場合があります。
不整脈の検査・診断
高齢になるにつれ、健康な人でも1日に数回は不整脈が起こっています。その不整脈が治療を必要とするかどうかを正確に診断することが大切です。
不整脈の原因となり得る要因は様々あるため、いくつかの検査を組み合わせて行い、不整脈の様子を確認できたら診断となります。
- 問診・聴診・触診
脈が飛ぶ、規則正しい脈だが速い・遅い、動悸、息切れ、疲労感、意識が遠のく、めまい、立ちくらみ、失神などの自覚症状や、生活習慣、既往症、服薬状況などについて詳しくお伺いします。また、心臓の聴診・むくみなども確認します。 - 胸部X線検査(レントゲン)
心臓の大きさを見て、不整脈の原因となる心臓の病気があるかどうかを確認します。 - 心電図検査
受診時には症状が確認できないことも少なくありません。日常生活の中で脈を確認する必要があるときには、24時間記録可能な「ホルター心電図検査」を使用して、心電図検査を行います。自覚症状のない不整脈の検索にも有用です。 - 心臟超音波検査(心エコー)
心臓のポンプ機能を確認します。 - 血液検査
貧血や甲状腺機能異常などがあるかどうかを確認します。 - 心臓カテーテル検査
太ももの付け根や鎖骨付近からカテーテルを入れ、静脈を通して心臓まで進めます。
※不整脈の種類によって、動脈から入れる場合もあります。
カテーテルの先から微弱な電気信号を加えて、不整脈を誘発させ、異常部分を見つけます。治療可能と判明した場合には、そのまま「カテーテルアブレーション治療」を行います。
そのほか、他の病気との鑑別のため運動負荷検査(トレッドミル検査)などを適宜行うことがあります。
※必要に応じて、さいたま赤十字病院など基幹病院をご紹介します。
不整脈の治療
不整脈の種類によって治療法は異なります。なお、心臓病や甲状腺機能亢進症・生活習慣病など疾患が不整脈の原因となっている場合には、その治療を優先して行います。
当院では、患者さんに合わせて薬物療法ならびに術後の経過観察などのフォローを行っています。緊急性のあるもの、カテーテルアブレーションや、ペースメーカー植え込み術などのデバイス治療が必要になる場合は、さいたま赤十字病院などの基幹病院をご紹介します。
薬物療法
原因や症状によって、使用するお薬は異なります。心房細動・心房粗動などの頻脈性不整脈では「抗不整脈薬」による電気刺激のコントロールが第一選択となります。また、心不全・生活習慣病の基礎疾患がある方、高齢者の方、脳梗塞を起こしたことがある方は、心房細動による脳梗塞を引き起こすリスクが高いので、血栓を予防する「抗凝固薬」の服用が必要となります。
カテーテルアブレーション(経皮的心筋焼灼術)
心臓カテーテル検査に引き続き行われる治療で、頻脈性不整脈のうち、薬物療法の効果が不十分な場合や心房細動などに対しては、不整脈の焦点自体を高周波電流で焼く治療を行います。原因となっている組織を焼くことで、不整脈の根治が期待できます。
【適応疾患】心房細動・心房粗動・房室回帰性頻拍(WPW症候群)・心室性頻拍など
※カテーテルアブレーションが必要になる場合は、さいたま赤十字病院など基幹病院をご紹介します。
デバイス治療
- ペースメーカー植え込み術
徐脈性不整脈では、一般的に行われている治療法です。心臓からの電気信号の発生不足や通り道の機能不全をペースメーカーからの電気で補います。 - 植え込み型除細動器(ICD)
心室頻拍や心室細動による突然死を予防するため、除細動器(ICD)を身体に埋め込む治療法です。本体とリードから構成されており、右心室に留置したリードが頻拍の発生を検知すると、自動的に電気刺激を与えて不整脈を止めるようにプログラムされています。ペースメーカー機能もついており、ICD本体は、電池の寿命(5年前後)に応じて交換(再手術)が必要ですが、リードは基本的にそのまま使用可能です。
ほかにも、着用型除細動器(WCD)や近年では「皮下植え込み型ICD(S-ICD)」も開発されています。
心室再同期療法(CRT)
心臓のポンプ機能に問題があること(心不全)が原因となっている場合には、ペースメーカー療法のひとつ「心室細動期療法(CRT)」で、心機能の改善を図ります。
※デバイス治療の実施については、さいたま赤十字病院など基幹病院をご紹介します。
日常生活の見直し
過労・喫煙・強いストレス・過度の飲酒・睡眠不足なども不整脈を引き起こす要因となります。栄養バランスの良い食生活や適度な運動、ストレス解消など、日頃から規則正しい生活習慣を心がけましょう。
まとめ
不整脈とは、心臓から出る電気信号に異常がある状態の総称です。不整脈を引き起こす要因は様々で、病態も3つに分けられます。軽い不整脈から、脳梗塞を引き起こしたり突然死に繋がったりする不整脈まで、病気の種類もたくさんあります。だからこそ「治療が必要な不整脈かどうか」をきちんと検査・診断することが大切です。不整脈の症状は治療することで緩和や根治も期待できます。動悸・息切れ・疲れやすい・意識を失うなどの自覚症状があるときはもちろん、健康診断や人間ドックなどで指摘された場合にも、お気軽にご来院ください。

